Deux psychologues témoignent de leur travail en soins palliatifs, entre humanité et compétences
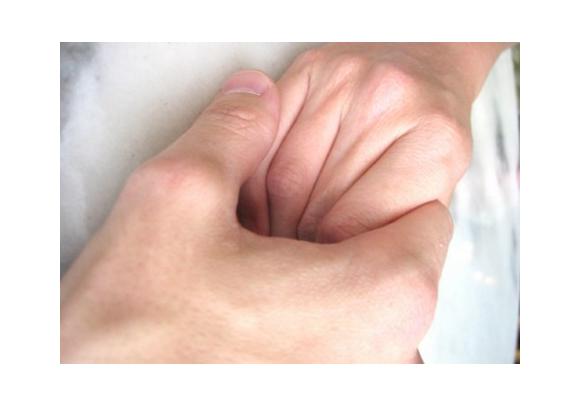
Lors d’une prise en charge palliative, on retrouve d’un côté le patient et son entourage, de l’autre le soignant. Et au milieu, un lien singulier qui se crée à travers ce cheminement vers la mort. Deux psychologues en soins palliatifs partagent leur expérience.
– "Les soins palliatifs n’intéressent pas tant qu’on n’y est pas directement concerné"
– Soins palliatifs : “Il y a nécessité de renforcer les équipes de soutien”
Caroline Franck et Eléna Vétro sont psychologues spécialisées en soins de fin de vie à la Plate-forme des Soins palliatifs en Province de Liège (PSPPL), un lieu de concertation et d’échanges où différents acteurs de la santé sont représentés (hôpitaux, MR-MRS, secteur du domicile). Leur quotidien est rythmé par de nombreux contacts avec des patients palliatifs, leurs proches et les équipes soignantes.
La porte d’entrée est toujours celle de la maladie grave
Dans un contexte où la menace de la mort est présente à chaque instant, il convient en tant que professionnel de la santé de trouver sa place entre attachement et détachement, entre implication et préservation d’une juste distance.
« Nous allons là où on nous appelle, là où la question de la mort se pose, là où les professionnels se sentent pris en désarroi pour réagir, dépassés le plus souvent par les émotions que suscitent en eux certains décès », confient-elles.
Si les patients accompagnés et leur entourage viennent de tous horizons, la porte d’entrée est quant à elle toujours la même : celle de la maladie grave.
Apaiser l’angoisse d’une mort prochaine
« Pour notre part, nous répondons aux demandes de ’soutien psychologique’ de toute personne touchée par la fin de vie - que ce soit directement ou indirectement – et, qui se sent angoissée, tracassée, désarmée... » racontent Caroline et Eléna.
Elles ajoutent : « Chaque rencontre est bien sûr toujours singulière. Si souvent le premier échange est l’occasion pour le patient de raconter son parcours de maladie, il est évident qu’au cours des entretiens se précise ce qui lui fait question, trauma, ce qui dans ses liens aux autres est compliqué voire culpabilisant… »
Dans leur suivi au quotidien, un élément se répète : il est particulièrement déstabilisant pour les patients et leurs proches de faire face à cet inconnu qu’est le temps restant à vivre. « Et pourtant (voire heureusement !) l’incertitude reste présente et, ce en dépit des pronostics souvent assez durs rendus par le personnel médical sur l’échéance de vie du patient. Il s’agit de tenir le coup, de vivre avec ça, de rester vivant… », racontent-elles.
Accueillir la charge émotionnelle, sans la porter
À l’instar des patients et de leurs familles, Caroline et Eléna doivent aussi composer avec l’incertitude. « Il nous arrive de trouver porte clause au domicile d’un patient parce qu’il vient de décéder ou au contraire de voir certains patients se stabiliser alors qu’ils étaient condamnés à brève échéance... Comme tout le monde, nous sommes aussi prises au dépourvu par certaines situations que nous n’avons pu prévoir », témoignent-elles.
« Voir un jeune mourir, accompagner des parents qui perdent leur enfant, rencontrer des équipes en grande tristesse,… Il est évident que ça reste toujours très émouvant, il n’y a rien de banal dans notre travail. Mais nous avons appris, dans une certaine mesure, à accueillir la charge émotionnelle, sans la porter. »
Pour les aider au quotidien, de nombreux dispositifs sont mis en place. Ces psychologues sont régulièrement supervisées pour leurs suivis cliniques, par ailleurs elles suivent des formations, sont soutenues par leur hiérarchie et elles accordent une importance toute particulière à leur éthique de travail.
Seconder et accompagner les intervenants professionnels
Autre mission importante accomplie par la Plate-forme liégeoise des Soins palliatifs : la formation et la mise à jour des connaissances des professionnels de la santé en soins de fin de vie. Sont ici formés infirmiers, aides-soignants, aides familiales, médecins traitants, paramédicaux, psychologues et même des volontaires.
« Les modules que nous proposons portent sur l’évaluation de la douleur, l’alimentation en fin de vie, la législation, le deuil, etc. Différents niveaux de formations existent : de la sensibilisation, à la formation approfondie sur un thème spécifique en passant par la formation de base », expliquent-elles.
Gros point d’interrogation sur l’avenir
La plate-forme des Soins palliatifs en province de Liège (PSPPL) a été créée par arrêté royal en 1997 et survit principalement grâce à diverses subventions publiques. Avec la régionalisation et les coupes budgétaires en vigueur, il y a une crainte énorme du secteur de voir leurs subsides réduits à peau de chagrin. Comme le confirme Vincent Baro, président de la Fédération wallonne des Soins palliatifs : « on est très inquiets au niveau des plate-formes car ce sont les subsides qui nous permettent de vivre. Sans financement, nous ne pourrons plus remplir nos missions. »
« La politique de restriction budgétaire imposée à tous les secteurs nous pose évidemment question sur les priorités qui seront celles de nos décideurs. Quelle sera la politique de prise en charge des personnes que la médecine ne peut plus guérir ? Le maintien à domicile sera-t-il toujours une priorité ? La formation des professionnels en soins palliatifs sera-t-elle toujours financée ? La population, même précarisée, pourra-t-elle toujours bénéficier de soins palliatifs de qualité ainsi que de soutien psychologique accessible ? », s’interrogent Caroline et Eléna.
Et pour conclure, elle ajoutent : « s’il fallait en revenir à l’âge d’avant les soins palliatifs, ce serait une régression pour notre société qui a depuis, légiféré en matière d’euthanasie. L’existence de cette loi ne peut aller qu’avec un investissement sérieux au niveau des soins palliatifs, au risque de graves dérives pour les personnes vulnérables… Nous espérons que la variable économique ne commandera pas seule les choix à faire en matière de fin de vie, étape qui nous concerne absolument tous. »
Delphine Hotua





Commentaires - 1 message
Ajouter un commentaire à l'article